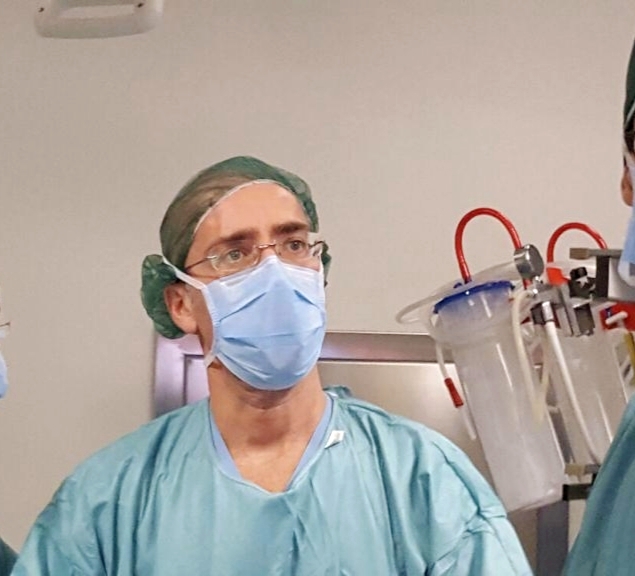
Nulla a che vedere con la mera corsa al “bell’aspetto”, piuttosto alla salute della persona, che deve essere rigorosamente seguita da un medico. Parliamo della malattia dell’obesità e della chirurgia bariatrica e le nuove frontiere farmacologiche che sono gli strumenti di cura per questa patologia complessa.
Il Professore Maurizio De Luca,Presidente della Società Italiana di Chirurgia dell’obesità e delle malattie metaboliche (SICOB),coordinatore della Task Force per le linee guida internazionali e Direttore del dipartimento chirurgico degli ospedali di Rovigo, Adria e Trecenta fa chiarezza tra scienza, falsi miti e prospettive future.
Professore, si parla spesso di chirurgia bariatrica, ma cosa accade realmente durante questi interventi?
«La chirurgia bariatrica e metabolica è una disciplina strutturata da oltre sessant’anni. Non si limita a ridurre meccanicamente lo spazio nello stomaco, ma induce profonde modifiche di natura neuroormonale. Queste alterazioni riducono l’appetito e, indipendentemente dal calo ponderale, possono portare alla remissione di patologie come il diabete e l’ipercolesterolemia.»
C’è ancora molta confusione sulle cause dell’obesità. Spesso la si relega a un problema psicologico o di mancanza di forza di volontà.«Questo è un concetto fondamentale da scardinare: l’obesità non è una malattia del cervello, ma una malattia metabolica su base genetico-metabolica. In medicina, la troviamo accanto al diabete e alle malattie del fegato, non tra le patologie psichiatriche come la schizofrenia. È un’alterazione dell’equilibrio energetico. Certamente la componente psicologica è importante per mantenere i risultati, e infatti ogni paziente nei nostri 161 centri SICOB viene valutato da esperti, ma l’origine è organica.»
Quali sono i criteri per accedere a questi trattamenti?
«Seguiamo linee guida nazionali rigorose, validate dall’Istituto Superiore di Sanità. L’intervento è indicato per pazienti con un indice di massa corporea (BMI) superiore a 30. Oggi non poniamo più limiti massimi di età, valutando invece la fragilità complessiva del paziente, e interveniamo anche in età adolescenziale, dai 14 anni in su.»
Oggi si sente molto parlare delle “penne” per dimagrire. Qual è la sua posizione su questa escalation farmacologica?
«Siamo di fronte a una rivoluzione positiva che sta cambiando le nostre strategie di cura. I farmaci analoghi del GLP-1 simulano l’azione di ormoni che il nostro corpo già possiede, ma con una durata d’azione molto più lunga. Hanno un’efficacia elevata e una buona tollerabilità. Tuttavia, devono essere usati esclusivamente sotto controllo medico. Non sono bacchette magiche da autogestione: possono infatti avere controindicazioni sulla funzionalità epatica, pancreatica e renale, parametri che noi monitoriamo costantemente.»
Questi farmaci sostituiranno la chirurgia?
«Più che sostituirla, la integrano. Spesso utilizziamo un trattamento combinato: se un paziente dopo la chirurgia raggiunge un primo traguardo ma non il target ottimale, il farmaco ci permette di arrivare all’obiettivo in modo meno invasivo rispetto a un secondo intervento. La medicina oggi deve essere “sartorializzata”, ovvero cucita addosso alle abitudini e alla clinica del singolo individuo.»
Durante il nostro colloquio è emerso un dato sorprendente: questi farmaci potrebbero aiutare anche chi soffre di dipendenze.
«Esistono studi promettenti in questo ambito. Poiché questi farmaci agiscono a livello del sistema nervoso centrale. Si è osservato, difatti, che in pazienti affetti da alcolismo l’introito di alcol si riduce sensibilmente con l’uso del farmaco. Ci sono ricerche in corso per verificare se questo effetto possa estendersi ad altre forme di addiction, come il gioco d’azzardo o l’uso di sostanze stupefacenti. La scienza avanza per dubbi e conferme, ma la speranza è concreta.»
Nonostante i farmaci e la chirurgia, resta però un pilastro inamovibile: il comportamento del paziente.
«Assolutamente. Il farmaco o l’intervento sostengono l’inizio del percorso, ma il lifestyle changement (cambio dello stile di vita) è ciò che garantisce il risultato a 15-20 anni. L’attività fisica è determinante perché aumenta il bilancio energetico negativo. Senza un impegno nel modificare le abitudini alimentari e motorie, anche la tecnologia medica più avanzata perde di efficacia nel lungo periodo.»

Leave a Reply